Jeden z moich klientów poprosił mnie o ostatnio o zredagowanie w jego imieniu listu do lekarza rodzinnego. Zmarł jego ojciec, leczony przez tego lekarza. Przyczyną śmierci była błędna recepta i ciąg kolejnych zdarzeń. Klient nie chciał odszkodowania, nie chciał zawiadamiać prokuratury. Chciał, aby do podobnej sytuacji już w przyszłości nie doszło. Aby nikt więcej nie ucierpiał.
W Wielkiej Brytanii – jak podał na Twitterze Tadeusz Jędrzejczyk – rocznie zdarza się 1700 przypadków nieumyślnego spowodowania śmierci z powodu tylko błędów w używaniu leków. Jaka jest ilość podobnych przypadków w Polsce, nikt nie wie.
Oto treść listu, o którym wspomniałam na wstępie.
Błędna recepta
Pani
XY
woj. zachodniopomorskie
Szanowna Pani Doktor,
piszę ten list na prośbę mojego Mocodawcy Pana ZY. Dotyczy on przebiegu leczenia Pana VY, Pani Pacjenta, a Ojca mojego Mandanta. Pan VY zmarł w dniu zz. zz. 2020 r. w nocy, po bezskutecznej reanimacji przez bliskich, a następnie przez zespół ZRM. Stwierdzono rzężenia w płucach podczas wentylacji, krwistą wydzielinę z płuc, krew w rurce intubacyjnej.
Pacjent zażywał wcześniej m.in. przepisany przez Panią lek Warfin w dawce 3 mg jeden raz dziennie (codziennie rano). W dniu aa.dd. 2020 r. wykupił leki zgodnie z kolejną wystawioną przez Panią receptą na Warfin. Tym razem była to jednak dawka 5 mg z zaleceniem stosowania „jak do tej pory”. Po skończeniu zapasów leku z poprzedniej recepty (w dawce 3 mg) rozpoczął przyjmowanie leków w dawce 5 mg jeden raz dziennie. Nie był jednak świadomy różnicy w dawce.
Mój Mocodawca jest głęboko przekonany, że zalecenie jego Ojcu, będącemu w podeszłym wieku (74 lata), cierpiącemu na wiele schorzeń współistniejących i przyjmującemu wiele innych leków, podwyższonej niemal dwukrotnie dawki 5 mg warfaryny dziennie do ciągłego stosowania przez 200 dni (2 opakowania po 100 tabletek), bez wskazań i bez oznaczenia INR w odstępach, 1-2 i 4 tygodniowych od wprowadzenia nowej dawki, było z Pani strony pomyłkowe.
Takie postępowanie nie znajduje uzasadnienia ani w stanie zdrowia Pacjenta, ani w zasadach stosowania leku opisanych w Charakterystyce Produktu Leczniczego. W efekcie doprowadziło do zaburzeń naczyniowych i śmiertelnego krwawienia. Zostało to opisane w ChPL jako działanie niepożądane warfaryny. W tym przypadku doszło jednak do niego na skutek złego dawkowania.
Mój Mocodawca poprosił mnie o wysłanie tego listu nie z zamiarem wszczęcia kroków prawnych przeciwko Pani. W jego imieniu zapewniam, że żadne kroki prawne nie będą przeciwko Pani podejmowane. List jest powodowany jedynie troską o innych Pani pacjentów. Jedynym celem Pana ZY jest zwrócenie Pani uwagi na zaistniałą pomyłkę w przepisanej przez Panią dawce.
Jednocześnie Mój Mandat wyraża wdzięczność za dotychczasową Pani opiekę nad jego rodzicami. Dodatkowo informuje, że jego Mama, a Pani Pacjentka, nie ma wiedzy o niniejszym liście, i prosi, by tak pozostało.”
List do szuflady
Ten list ostatecznie nie został wysłany. Rodzina mojego Klienta wciąż korzysta z pomocy medycznej pani doktor, ich lekarza rodzinnego. To mała miejscowość. Pacjenci obawiają się, że mimo ich czystych intencji, informacja o tym, że doszło do pomyłki w wypisywaniu leku, a błędna recepta była przyczyną śmierci ich męża i ojca, pogorszy ich relacje z lekarką.
Czy to są obawy na wyrost? Zapewne wszystko zależy od tego, jakim człowiekiem jest pani doktor. Pomyłki, błędy medyczne są wpisane w ryzyko zawodu lekarza. Sztuką, a właściwie powinnością odpowiedzialnych za błędy, jest jednak wyciągnąć z nich wnioski. W tym przypadku pomyłka mogła być niezawiniona przez lekarza. Powodów wystawienia błędnej recepty mogło być tysiąc. Nie zmienia to faktu, że Pacjent nie żyje. Pani doktor prawdopodobnie nigdy się nie dowie, że doszło do wystawienia przez nią błędnej recepty i – jeśli zawiniły procedury – nie będzie miała szansy ich poprawić.
Powikłania po leku
Przy okazji tej sprawy warto przypomnieć, że już od 2013 r. działania niepożądane leków mogą zgłaszać nie tylko osoby wykonujące zawód medyczny, ale i pacjenci. Zgłoszeń należy dokonywać przez formularz na stronie URPL.
Ciężkie działanie niepożądane
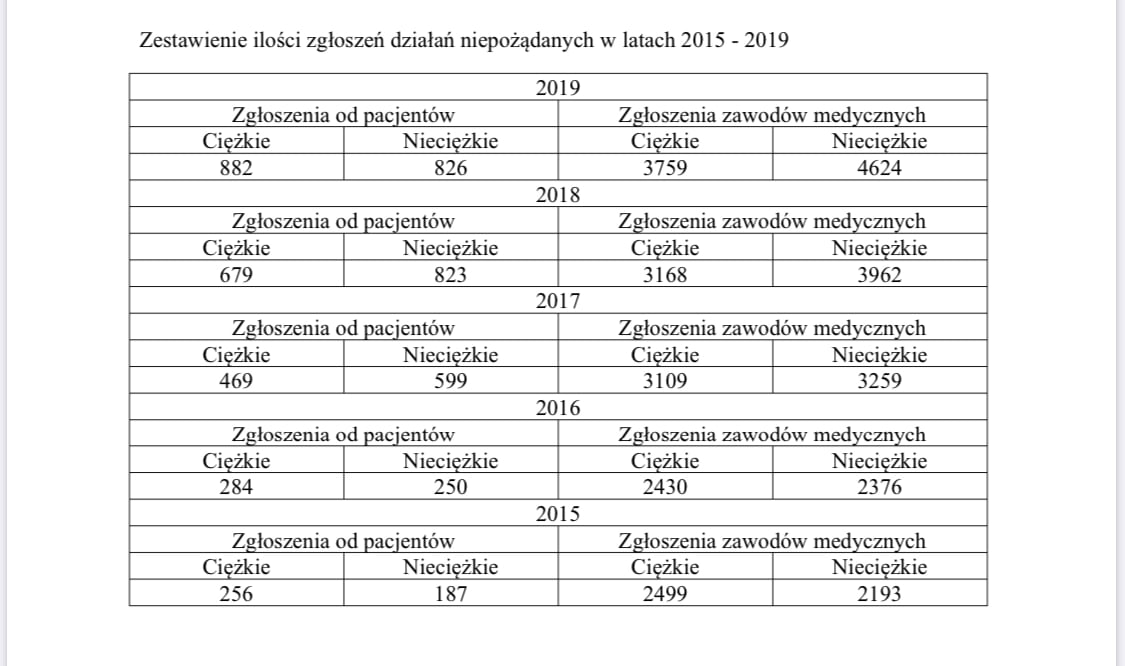
Powikłaniem ciężkim jest działanie, które bez względu na zastosowaną dawkę leku powoduje: zgon pacjenta, zagrożenie życia, konieczność hospitalizacji lub jej przedłużenie, trwały lub znaczny uszczerbek na zdrowiu lub inne działanie produktu leczniczego, które lekarz według swojego stanu wiedzy uzna za ciężkie, lub jest chorobą, wadą wrodzoną lub uszkodzeniem płodu.Jak pokazuje poniższe zestawienie, ilość zgłoszeń działań niepożądanych – w tym ciężkich – z roku na rok w Polsce rośnie. To dobry trend. Pozwala producentom monitorować bezpieczeństwo stosowania leków. Pacjenci i lekarze mają szanse zostać odpowiednio wcześnie ostrzeżeni przed nieznanymi dotąd skutkami ubocznymi leków. Zgłoszeń jest jednak wciąż zbyt mało w porównaniu z innymi krajami.
Problemy z dawkowaniem i jakością leku?
Osoby wykonujące zawód medyczny mają obowiązek zgłoszenia ciężkiego niepożądanego działania leku w terminie 15 dni od dnia powzięcia informacji o ich wystąpieniu. Ta wiedza wciąż nie trafiła pod strzechy wielu polskich szpitali. Niestety, na porządku dziennym w prowadzonych przeze mnie procesach szpitale powołują się na to, że określoną reakcję i pogorszenie stanu zdrowia pacjenta spowodował lek, i że był to „normalny skutek uboczny”. Ale już na moje pytanie, czy zgłoszono działanie niepożądane, odpowiedzi zwykle nie ma…
Statystyka ciężkich powikłań po lekach
 Dane statystyczne: zgłoszenia działań niepożądanych
Dane statystyczne: zgłoszenia działań niepożądanych
















{ 20 komentarze… przeczytaj je poniżej albo dodaj swój }
Smutna historia:(
Zawsze czytam ulotkę i przeliczam dawkowanie leku na kg masy ciała.
Niestety przeliczania trzeba się nauczyć. Dwa razy wykryłam błędy – raz zawiniła farmaceutka zapisując dawkę na opakowaniu x2.
Mnie nauczyło tragiczne doświadczenie – lekarz anestezjolog podał mojemu dziecku podczas zabiegu dawkę, która znacznie przekraczała normę. Teraz mam dziecko w stanie wegetatywnym.
Zachęcam wszystkich, sprawdzajcie dawkowanie leku.
Bardzo mi przykro z powodu Pani dziecka. Czy udało się udowodnić błąd anestezjologa? Pozdrawiam serdecznie!
Przedawkowanie leków anestezjologicznych przyczyna stanu wegetatywnego???
Po prostu chory dłużej śpi, czas anestezji zależny jest praktycznie liniowo od dawki
( niektórych ) leków.
Działanie anestezjologa jako przyczyna takiego stanu???
A na co i jak długo był operowany??
Pacjenci często upraszczają opisy zdarzeń, nie znamy wszystkich okoliczności zdarzenia, o którym pisze Pani Beata. O tym, że zdarzają się sytuację trudne do uwierzenia, przekonałam się w swojej praktyce nie raz. Na przykład, kiedy dziecko doznało wstrząsu (na szczęście, po kilkutygodniowym pobycie na OIOM, wyszło z tego bez trwałych uszczerbków), bo w szpitalu praktykant zapytał lekarza jak podać paracetamol, lekarz zażartował, że dożylnie, a praktykant podał syrop kilkulatkowi dożylnie.
Dzien Dobry, szkoda, ze ten list nie zostal wyslany….Ja bym byla wdzieczna za taki list.
Wszyscy popelniamy bledy i dobrze sie na nich uczyc..
Pozdrawiam serdecznie
LU
Tak, zgadzam się. Nawet jeśli – jak wynika z innych komentarzy – można się zastanawiać nad przyczynami zgonu, to lekarka powinna mieć wiedzę o okolicznościach śmierci swojego pacjenta i ew. przeanalizować na własne potrzeby swoje działania. Pozdrawiam serdecznie!
się podpisuję pod tym wszystkimi pięciomia kończynami!!!
Pani Mecenas . Nie do końca tak może być. Warfin dawkuje się w oparciu o wskaźnik INR . Na pewno ów Pan miał robione cykliczne badanie krwi wynik był niski i dlatego Pani doktor zwiększyła dawkę. Nie to było przyczyną NZK chyba ,że się wykrwawil z przewodu pokarmowego co by było widać. Nie da się przy resuscytacji stwierdzić rzeżeń jako takich ponieważ zapewne doszlo do cofnięcia treści żoładkowej . Owszem jeżeli przy intubacji wypływała pienista podbarwiona na różowo wydzielina tzn pacjent miał ostrą niewydolność serca czyli obrzęk płuc i to był powód śmierci a nie lek tym bardziej że Warfin bral z powodów kardiologicznych. U większości pacjentów zwłaszcza przy prowadzonym masażu w wykonaniu rodziny pojawia się krew w rurce bo uciskaja ile dała siła. Oczywiście przy lekach typu Warfin krew pojawi się nieco więcej. Tak że jeżeli Pani doktor zwiększyła dawkę po niskim INR to nie było żadnej pomyłki. Minimum raz w miesiącu musi być kontrola wskaźnika i modyfikuje się dawkę leku. Pozdrawiam
Szanowna Pani, twierdzę, że zmiana dawki była niedopuszczalna (i nie była zamierzona), bo nie zostało to poprzedzone badaniami, przede wszystkim oznaczeniem wskaźnika INR. Kontrolne badanie było zaplanowane, ale jego termin przypadł na dzień już po śmierci pacjenta. Treść: „podczas wentylacji rzężenie w płucach, krew w rurce intubacyjnej” to cytat z Karty Medycznych Czynności Ratunkowych. Wyjściowa przyczyna zgonu oczywiście pozostanie niepewna, bo sekcji zwłok nie wykonano z uwagi na stan epidemii. Faktem jest jednak, że taka zmiana dawki leku bez uzasadnienia radykalnie zwiększa ryzyko ciężkich działań niepożądanych Warfinu, z ryzykiem zgonu włącznie. Stan pacjenta od początku zażywania zwiększonej dawki systematycznie się pogarszał, na kilka dni przed śmiercią pojawiły się krwotoki z nosa i osłabienie. Bardzo dziękuję za uwagi i serdecznie pozdrawiam!
Pani Mecenas. Nie bronie lekarza , bywa z nami niestety różnie. Jeżeli Warfin 5 był napisany bez oparcia o wynik no to faktycznie tragiczna pomyłka . Skoro były krwawienia z nosa i osłabienie to prawdopodobnie pacjent podkrwawiał do przewodu pokarmowego i się przewlekle anemizował . Przy 3 mg może dziać się to samo i obowiązkiem lekarza jest poinstruowanie pacjenta o możliwych powikłaniach , żeby na czas zareagować – czyli skontrolować INR i morfologię. Taki pacjent np nie może mieć injekcji domięśniowych i dostawowych na tym leku bo ryzyko krwawienia do tkanek. Namiętnie mają zlecane a potem ropnie pośladków albo krwiak stawu kolanowego . Prawdę mówiąc ile razy pytałam pacjenta czy wie to robił wielkie oczy i właśnie ostatnio kończył serię zastrzyków. W tej opisanej sytuacji przyczyna zgonu było prawdopodobnie wykrwawienie do przewodu pokarmowego lub krwawienie do OUN. Proszę mi wierzyć wykonałam w swoim życiu zawodowym setki resuscytacji i wielokrotnie była krew w rurce – sluzówka tchawicy jest krucha a rura mimo wszystko sztywna. i nie ważne czy brał Warfin czy nie . Oczywiście przy Warfinie należy się liczyć z większym krwawieniem. Chyba że zaczął kaszleć i chlusnął krwią ale nie można wykluczyć czy nie było zmian w płucach. Mówiąc prawdę wolałabym jako lekarz być poinformowana co się stało choćby po to żeby wzmóc czujność. PS. Krew w rurce po intubacji ratowników niestety też widywałam , czy krwiaki tylnej ściany gardła . Optuję , z ,,opisu” w KMCR na miejscu był ZRM P. Również serdecznie pozdrawiam.
Pani Doktor, jeszcze raz bardzo dziękuję za obszerne wyjaśnienie. Naprawdę bardzo się cieszę, że mój blog jest przyczynkiem do dyskusji o sytuacjach, które są kontrowersyjne zarówno z puntu widzenia pacjenta, jak i lekarza. JB
Szanowna Pani,
jestem zszokowany tym listem. Nie ma żadnego powodu, aby twierdzić, że to w wyniku błędu lekarskiego doszło do zgonu. Treść podobna jak nagłówek gazety „zmarł po podaniu szczepienia” – a prawda taka, że miał szczepienie, wychodził z poradni, nie obejrzał się i go potrącił samochód. Roszczeniowość pacjentów jest nie do opisania. Pacjent wziął Warfin 5 mg, miał 200 tabletek i zmarł. Jezu, przyczyn mogło być miliard. Na miejscu lekarza rozważyłbym kroki prawne przeciwko rodzinie pacjenta.
Z poważaniem,
dr n. med. Maciej Pawłowski
Szanowny Panie Doktorze, zmiana dawki dobowej nie mogła być zamierzona, bo nie było badań kontrolnych ani wskazań do zmiany dawki. Recepta była wystawiona jako kontynuacja i była e-receptą, bez wizyty. Nie zostały więc spełnione warunki z ChPL. Faktem jest, że nie wykonano sekcji zwłok (z uwagi na stan pandemii), więc przyczyny wyjściowej zgonu nie da się stwierdzić z całą pewnością.
Szanowny Panie Doktorze. Nie wiem ile lat Pan pracuje , ja ponad 35 lat. Widocznie miałam ogromne szczęście ale jakoś nie miałam problemów jak Pan to nazywa z roszczeniowymi pacjentami. Prawda jest taka, że jeżeli są to my ich produkujemy przez to , że nie wiedzą co im się należy bo i skąd? Pacjent to jest deklaracja, punkt rozliczeniowy, procedura itp i bardzo często są ,,obsługiwani” bez jednego słowa. Wie Pan dla mnie nie jest problemem to, że Pani Doktor pomyliła się w dawce , no cóż nie jesteśmy omylni chociaż tak być nie powinno. Problemem jest brak uświadomienia pacjenta lub jego rodziny na co zwrócić uwagę przy zażywaniu owego leku. Powie Pan jest ulotka niech pacjent poczyta. Taaaa 85 letni a czasem młodszy zrozumie o co chodzi producentowi. Gdyby pacjent lub rodzina miał jasno przekazane kiedy i w jakiej sytuacji zareagować na objawy,,przedawkowania” Warfinu na pewno nie doszło by do problemu. To samo mogło się stać przy zażywaniu mniejszej dawki. Oczywiście pacjent mógł umrzeć na ,,miliard ” przyczyn jak to Pan był łaskaw napisać. No ale skoro słabł i pojawiały się krwawienia z nosa można domniemywać , że zwiększona dawka leku mogła skutecznie przyczynić się do NZK. Mogę również przypuszczać , że ZRM który intubował pacjenta/ np kilka razy / widząc krew w rurce bojąc się o własne 4 litery poinformował o ,,błędzie lekarza” . Kierownik zespołu piszący o rzężeniach powinien je po prostu odessać i wtedy ocenić zmiany osłuchowe . No cóż poziom naszych ZRM -ów pozostawia wiele do życzenia. Skoro rodzina pacjentki nie zareagowała na objawy uboczne to jakim cudem się dowiedziała , że to skutek leku? Na miejscu lekarza normalnego lekarza rozważyłabym raczej przeprosiny .
Ale przeciez ta rodzina nic nie zrobila……dlaczego wobec takie podejscie? Ten list nie zostal nawet wyslany…nie rozumiem..
Z wyrazami szacunku
LU
Bardzo dobry temat .
A w komentarzu taka ciekawa historia – w szpitalu zostają popełnione w trakcie niespełna 24 godzinnego pobytu trzy dające się udokumentować fakty postępowania niezgodnego z aktualną wiedzą medyczną , oraz rażący brak przestrzegania prawa pacjenta i inne. Pacjentka żyje bo wyszła na własne żądanie i dzięki dobrym ludziom ,oraz innym niewyjaśnionym okolicznościom uzyskała pomoc u lekarza profesjonalisty i Człowieka. Po ogarnięciu zdrowia do szpitala trafia list z opisem sytuacji . Celem nie jest roszczeniowość tylko naiwne przekonanie że zostanie wyjaśnione i takie sytuacje się nie powtórzą . Zostaje wyjaśnione . Wszystkie zarzuty uznane za zasadne. Niestety sytuacje takie . dalej mają miejsce. Jest jeszcze czas na działania prawne. Nie chodzi o odszkodowanie . Chodzi o refleksyjność i prewencję.
Konkludując ja jako pracownik medyczny chciałabym dostać informację zwrotną . Tylko ten kto nic nie robi nie myli się. Sztuką jest błędy naprawiać i na nich się uczyć.
Jako bliska osoba poszkodowanej ???????.
PS Bardzo podoba mi się sformułowanie bezrefleksyjność jako eufemizm .
Droga Pani Mecenas Jolu Pozdrawiam.
Poczytałem tekst, komentarze i komentarze do komentarzy
I tak
Warfin jako lek jest stosowany głownie jako lek zmniejszający krzepnięcie ( rozrzedzający krew jak mówią niedouczeni) głownie w zapobieganiu powikłaniom zatorowo-zakrzepowym w migotaniu przedsionków, czasami po przęsłowaniu naczyń wieńcowych i czasami po stentowaniu tychże
Z kontekstu można wywnioskować że chory brał go od dawna, właśnie z powodu chorób serca. Chorym można setki razy tłumaczyć jakie są powikłania, czego mają się obawiać, i na co mają zwracać uwagę. 90% z nich nic z tego nie rozumie, chociaż skwapliwie potwierdzają że wszystko jasne. Badań INR nie robią bo..za daleko, za często, a po co, przecież dobrze się czuje.
Chorzy z ciężkimi powikłaniami krwotocznymi właśnie z powodu braku kontroli INR jest w szpitalu kilku miesięcznie. INR nieoznaczalne- w ogóle krew nie krzepnie. W tej sytuacji uraz głowy to krwotok mózgowy. ŚMIERTELNY.
Ale ad rem.
Wydaje mi się że chory doznał po prostu zawału serca z ostrą niewydolnością lewokomorową, stąd pienista wydzielina w płucach. To typowy objaw!!!
A warfaryna, nawet przedawkowana, zawałów nie wywołuje.
Tak więc zarzut że to przedawkowanie było przyczyna zgonu jest po prostu nieuprawniony.
A rodzina..cóż… nie zaniepokoiło ich krwawienie z nosa, ?/ niech to we własnym sumieniu rozstrzygną.
Pozostaje pobierać od chorego pisemne potwierdzenie że ulotkę przeczytał, zrozumiał i na wszystkie pytania dostał zrozumiałą odpowiedź. I od dwóch członków rodziny taki sam kwit też.
Ale nic to nie zmieni..
Anestezjolog, 45 l at pracy.
WW
Panie Włądysławie tak się zapytam ilu pacjentom zlecał Pan leki że ma Pan takie złe doświadczenie w rozumieniu przez nich zaleceń? Z całym szacunkiem jako anestezjolog wywiad przed zabiegami operacyjnymi , zalecenia przed zabiegiem po zabiegu , na OIOM pacjenci też nie rozmawiają. Pacjenci nie robią INR – zdarza się 1 przypadek na 20. Często nie robią bo kardilog zlecił lek a rodzinny nie dał skierowania na badania, jest przepychanka . Jak zwykle zawsze winny pacjent a my to takie święte Janioły. O pienistej wydzielinie pisałam ja a to, że ZRM napisał, że rzężenia przy wentylacji i krew nie świadczy o obrzęku płuc. Ostatnio ZRM będący na miejscu rozpoznał hyperwentylacje takie rozpoznanie w KMCR a ja telefonicznie podejrzenie zawału serca. Jak Pan myśli kto miał rację?? Duża część ratowników nie rozróżnia furczeń od rzężeń o trzeszczeniach nie wspomnę dla nich to…bulgoty. Zgadza się jak najbardziej pacjent mógł mieć zawał z powodu ciężkiej anemii powoli się wykrwawiając . W trakcie RKO w takiej sytuacji szuka się jak Pan wie odwracalnych przyczyn NZK i zbadanie per rectum dało by odpowiedź czy pacjent nie krwawił z p.p a wtedy można by pomyśleć o innym prowadzeniu RKO. Adrenalina i płyny wlewane do pustych naczyń niewiele pomogą…
Panie Doktorze, bardzo Panu dziękuję za komentarz i wkład merytoryczny do dyskusji.
Jeśli chodzi o pacjenta, to był to – jak wiele starszych osób – bardzo zdyscyplinowany pacjent. Pilnował wszystkich wizyt i badań, prowadził codzienny dziennik stanu zdrowia, stąd rodzina posiada wiedzę o dawkowaniu i ilości zażytego leku o błędnej wartości. Nie było wskazań do zwiększenie dawki, a zatem z pewnością dawka nie została zwiększona przez lekarkę świadomie. Gdyby zresztą była zwiększona świadomie, to należałoby to robić zgodnie z CHPL, a to nie miało miejsca. Podkreślam: w moim poście nie jest najważniejsze to, czy pacjent z pewnością zmarł na skutek błędnej dawki przepisanego leku, bo tego na 100 % bez sekcji zwłok (a czasem nawet mimo wykonanej sekcji) nie będziemy wiedzieć. Chodzi o zwiększenie czujności: pomyłki przy wypisywaniu recept się zdarzają!
A co do tego, czy do śmierci doszło na skutek przedawkowania (przy innych współprzyczynach wynikających z chorób współistniejących): zgodnie z CHPL: „Często zgłaszane działania niepożądane (1-10%) podczas leczenia warfaryną dotyczą powikłań związanych z krwawieniem. Ogólny odsetek krwawień wynosi około 8% na rok dla wszystkich krwawień, składających się z mniej ciężkich krwawień (6% rocznie), ciężkich krwawień (1% rocznie) oraz krwawień śmiertelnych (0,25% rocznie).”.
Art. 231 Kodeksu Postępowania Cywilnego mówi: „Sąd może uznać za ustalone fakty mające istotne znaczenie dla rozstrzygnięcia sprawy, jeżeli wniosek taki można wyprowadzić z innych ustalonych faktów (domniemanie faktyczne).”
Hipoteza o tym, że do zgonu doszło w związku z przedawkowaniem, jest uprawniona na zasadzie domniemania. Domniemanie działa do czasu, kiedy nie zostanie obalone innym dowodem (np. opinią biegłego). Ale nie jesteśmy i nie będziemy z tą sprawą w sądzie, bowiem nawet, gdyby rodzina tego chciała (a nie chce), to brak sekcji zwłok w tym przypadku mógłby uniemożliwić wykazanie (w stopniu wymaganym w procesie) związku przyczynowo-skutkowego.
uderz w stół, a nożyce się odezwą 😉 Dobrze, że niektóre z refleksją 😀