Od 1 lipca 2024 r. możemy oczekiwać, że podmioty lecznicze będą dysponowały wewnętrznym systemem, którego celem będzie zapobieganie wystąpieniu zdarzeń niepożądanych. Elementem takiego systemu ma być monitorowanie zdarzeń niepożądanych*. Czy można monitorować zdarzenia niepożądane bez poinformowania pacjentów, że mogą je zgłaszać? I bez stworzenia łatwo dostępnej ścieżki do zgłoszeń?
Postanowiłam sprawdzić, co na swoich stronach www mają niektóre z krakowskich i warszawskich szpitali.
SZPITALE KRAKÓW
1. Szpital Specjalistyczny im. Stefana Żeromskiego w Krakowie
Brak informacji na stronie o możliwości zgłaszania zdarzeń niepożądanych. Za to możemy się dowiedzieć o trybie zgłaszania skarg do Wojewódzkich Komisji (choć zostały zlikwidowane z dniem 30 czerwca 2024 r.)… Szpital ma aż dwie funkcyjne osoby od jakości: pełnomocnika Dyrektora ds. Zarządzania Jakością i Pełnomocnika ds. Jakości, chwali się też systemem zarządzania jakością w szpitalu oraz akredytacją CMJ i ISO.
Niestety rok, jaki ustawodawca przewidział na opracowanie i opublikowanie zasad funkcjonowania systemu zapobiegania zdarzeniom niepożądanym okazał się za krótkim okresem.
2. Scanmed Szpital św. Rafała w Krakowie
Brak na stronie informacji dotyczących możliwości zgłaszania zdarzeń niepożądanych.
3. Szpital Specjalistyczny im. Ludwika Rydgiera w Krakowie
Na stronie jest ogólna możliwość zgłoszenia skarg i wniosków, nie ma nic o zgłoszeniach zdarzeń niepożądanych.
[Aktualizacja
Po publikacji tego postu, gdzie podałam, że Szpital nadal informuje pacjentów o możliwości składania wniosków do Wojewódzkiej Komisji ds. Orzekania o Zdarzeniach Medycznych w Krakowie, która zakończyła swoją działalność z dniem 30 czerwca 2024 r., Szpital wskazał mi w bezpośredniej korespondencji, że wersja broszury dostępna w linku, na który się powołałam, nie jest już aktualna, a na stronie www Szpitala jest szersza informacja o pomocy prawnej, w tym o Funduszu Kompensacyjnym Zdarzeń Medycznych (aktualny link tutaj: „pomoc duszpasterska, socjalna i prawna”). Chwalebne, ale niestety nadal na stronie Szpitala nie ma żadnych informacji o wewnętrznym systemie raportowania i monitorowania zdarzeń niepożądanych, którego obowiązek utworzenia wynika z ustawy. Mały plus za zaktualizowanie strony internetowej.]
4. Krakowski Szpital Specjalistyczny im. Jana Pawła II
Szpital ma system zarządzania jakością, przyjmuje skargi i wnioski. Ale: opis na stronie dotyczy narzędzi wprowadzonych ze względu na uzyskane przez szpital certyfikaty począwszy od 2009 r. Nie ma wzmianki o możliwości zgłoszenia zdarzenia niepożądanego. Na www jest ankieta dotycząca usług medycznych, anonimowa, ukierunkowana na poprawę jakości usług zdrowotnych – ale nie jest to ankieta umożliwiająca zgłoszenie zdarzeń niepożądanych.
5. Szpital Uniwersytecki w Krakowie
Szpital ma dział skarg i wniosków i 3 pełnomocników ds. jakości, ale dostępny dokument pt.„Polityka jakości […]” i dotyczy przede wszystkim zgodności z wymogami akredytacyjnymi i wymogami ISO. Formularza dla pacjentów, który miałby dotyczyć zdarzeń niepożądanych, brak.
6. Wojewódzki Specjalistyczny Szpital Dziecięcy im. Św. Ludwika w Krakowie
Z pozytywów: udostępniony został plakat informacyjny Rzecznika Praw Pacjenta o sposobie zgłaszania wniosku do RPP i domagania się odszkodowania z Funduszu Kompensacyjnego Zdarzeń Medycznych.
Informacji o systemie monitorowania zdarzeń niepożądanych i formularza dla pacjentów, który miałby dotyczyć sposobu zgłaszania zdarzeń niepożądanych, nie ma.
7. Szpital Zakonu Bonifratrów św. Jana Grandego w Krakowie
Nie doszukałam się na www informacji dotyczących zgłaszenia zdarzeń niepożądanych. Jest ankieta, ale nie dotyczy zdarzeń. Skargi i wnioski można składać, jak wszędzie:)
8. Uniwersytecki Szpital Dziecięcy w Krakowie – Prokocimiu
Skargi i wnioski – strona w przygotowaniu. Istniejąca funkcja Zastępcy Dyrektora ds. Zarządzania Jakością i Organizacji Opieki nad Pacjentem budzi jednak jakąś nadzieję, podobnie jak stworzony odnośnik do zakładki na www – pełnomocnika ds. systemu zarządzania jakością, ale nic tam jeszcze nie ma. Tzn. jest taki tekst:):
„I am text block. Click edit button to change this text. Lorem ipsum dolor sit amet, consectetur adipiscing elit. Ut elit tellus, luctus nec ullamcorper mattis, pulvinar dapibus leo.”
9. Centrum Medyczne Ujastek
Chcących złożyć skargę (lub wniosek) Szpital odsyła bez ogródek do Działu Skarg i Wniosków Małopolskiego Oddziału Wojewódzkiego NFZ. Zgłoszenie uwag może też nastąpić bezpośrednio do pracownika centrum medycznego. Bez żadnego trybu:)
10. Szpital Miejski Specjalistyczny im. G. Narutowicza
Pozytywny sygnał: informacja na www o Funduszu Kompensacyjnym Zdarzeń Medycznych, odniesienie do szczegółowej informacji oraz link do strony z wytłumaczeniem, jak złożyć taki wniosek do RPP. Niemniej jednak o zdarzeniach niepożądanych cisza.
11. 5 Wojskowy Szpital Kliniczny z Polikliniką SPZOZ
Tu pacjenci mają możliwość zgłaszana skarg i wniosków mailowo oraz stacjonarnie w biurze Komendanta Szpitala
SZPITALE WARSZAWA
1. Uniwersyteckie Centrum Kliniczne WUM
Jest na www zakładka „skargi i wnioski”, ale nie ma nic o możliwości zgłaszania zdarzeń niepożądanych.
2. Państwowy Instytut Medyczny MSWiA w Warszawie
Brak na stronie informacji dotyczących zgłaszenia zdarzeń niepożądanych.
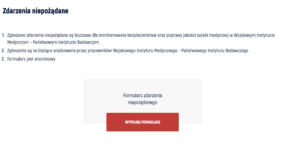
3. Wojskowy Instytut Medyczny – absolutny zwycięzca!
Na www umieszczono ankietę dotyczącą zgłoszeń zdarzeń niepożądanych. Formularz jest anonimowy i łatwo dostępny, w osobnej zakładce. Formularz można znaleźć tutaj. Ankietę może wypełnić zarówno pacjent jak i personel medyczny.
4. Szpital Kliniczny im. Ks. Anny Mazowieckiej
Szpital informuje o Funduszu Kompensacyjnym Zdarzeń Medycznych. Dobre i to.
5. Warszawski Szpital Południowy
6. Szpital Praski p.w. Przemienienia Pańskiego
W obu szpitalach na stronie dostępny jest jedynie ogólny formularz wniosków i reklamacji.
7. Centrum Medyczne Żelazna Szpital Specjalistyczny św. Zofii
Brak informacji dotyczących zgłaszania zdarzeń niepożądanych.
8. Szpital Medicover Warszawa
Na stronie dostępny jest ogólny formularz kontaktowy, za pomocą którego można złożyć skargę/reklamację.
Szpital ma politykę zgłoszenia poważnych nieprawidłowości (z 2018 r.), ale to nie to samo co monitorowanie zdarzeń niepożądanych.
9. Centralny Szpital Kliniczny Ministerstwa Spraw Wewnętrznych i Administracji w Warszawie
Brak informacji o systemie i o możliwości zgłaszania zdarzeń niepożądanych.
10. Szpital Dziecięcy im. prof. dr. med. Jana Bogdanowicza
Szpital wskazuje na możliwość złożenia skarg i wniosków za pomocą formularza zgłoszeniowego bądź elektronicznej skrzynki podawczej ePUAP.
A miało być tak pięknie
Dr n. med. Marta Sobczyńska, ekspert do spraw standardów medycznych i jakości klinicznej wypowiadała się dla prawo.pl tak:
„Nie koncentrujemy się winie, ale na powodach wystąpienia zdarzenia i ocenie, czy działanie naprawcze wywołało zamierzony efekt oraz czy finalnie prowadzi do zwiększa bezpieczeństwa pacjentów – mówi.
– Natomiast system do raportowania i monitorowania zdarzeń niepożądanych musi być łatwy w obsłudze, a także zapewniać poufność i anonimizację informacji -zaznacza. –
Dlatego monitorowanie zdarzeń niepożądanych – jak zaznacza – powinno być odseparowane i niezależne od innych systemów, w tym od danych medycznych. W myśl ustawy zgłaszanie zdarzeń niepożądanych będzie dobrowolne. – Powinno to ułatwić zarządzającym tworzenie kultury bezpieczeństwa i jakości – mówi dr Marta Sobczyńska.”
Od uchwalenia ustawy o szumnym tytule „o jakości w opiece zdrowotnej i bezpieczeństwie pacjenta” minął ponad rok.
Z dwudziestu wiodących szpitali tylko jeden potraktował obowiązujące przepisy i bezpieczeństwo pacjenta poważnie.
*art. 61 USTAWY z dnia 16 czerwca 2023 r. o jakości w opiece zdrowotnej i bezpieczeństwie pacjenta (Dz. U. 2023 poz. 1692)