Klauzula dobrego Samarytanina* to nadzieja dla lekarzy, pielęgniarek i ratowników medycznych na bezpieczeństwo prawne w dobie epidemii. To jednak także niepokój pacjentów, którzy kierują do mnie pytania, czy po wejściu w życie nowych przepisów nikt już nie odpowie za błędy medyczne?
Do ponownej analizy tego przepisu skłoniła mnie prośba red. Patrycji Otto z DGP o wypowiedź na ten temat. Artykuł podlinkuję, gdy się ukaże. Wcześniej już problemem zajęła się red. Karolina Kowalska z Rzeczpospolitej w artykule „Klauzula miłosiernego samarytanina: twój błąd medyczny jest gorszy niż mój.”
Klauzula dobrego Samarytanina uwolni tylko od prokuratora
Dla pacjentów najważniejsze jest, że klauzula dobrego Samarytanina dotyczy wyłącznie odpowiedzialności karnej konkretnego członka personelu medycznego. Nawet, jeśli lekarz pracujący w szpitalu nie odpowie za błąd lekarski, bo prokuratura uzna, że nie popełnił on przestępstwa w świetle tej klauzuli, to nie zamyka to drogi pacjentowi do uzyskania od podmiotu leczniczego (najczęściej szpitala) i jego ubezpieczyciela odszkodowania za błąd medyczny. Jeśli lekarz pracuje na tzw. kontrakcie, to mimo, że unika odpowiedzialności karnej, nadal może być zobowiązany do zapłaty pacjentowi odszkodowania.
Wróćmy zatem do odpowiedzialności karnej. Kiedy i kto jej uniknie, powołując się na klauzulę dobrego Samarytanina?

Klauzula dobrego Samarytanina
Przestępstwa „lekarskie” i „pielęgniarskie”
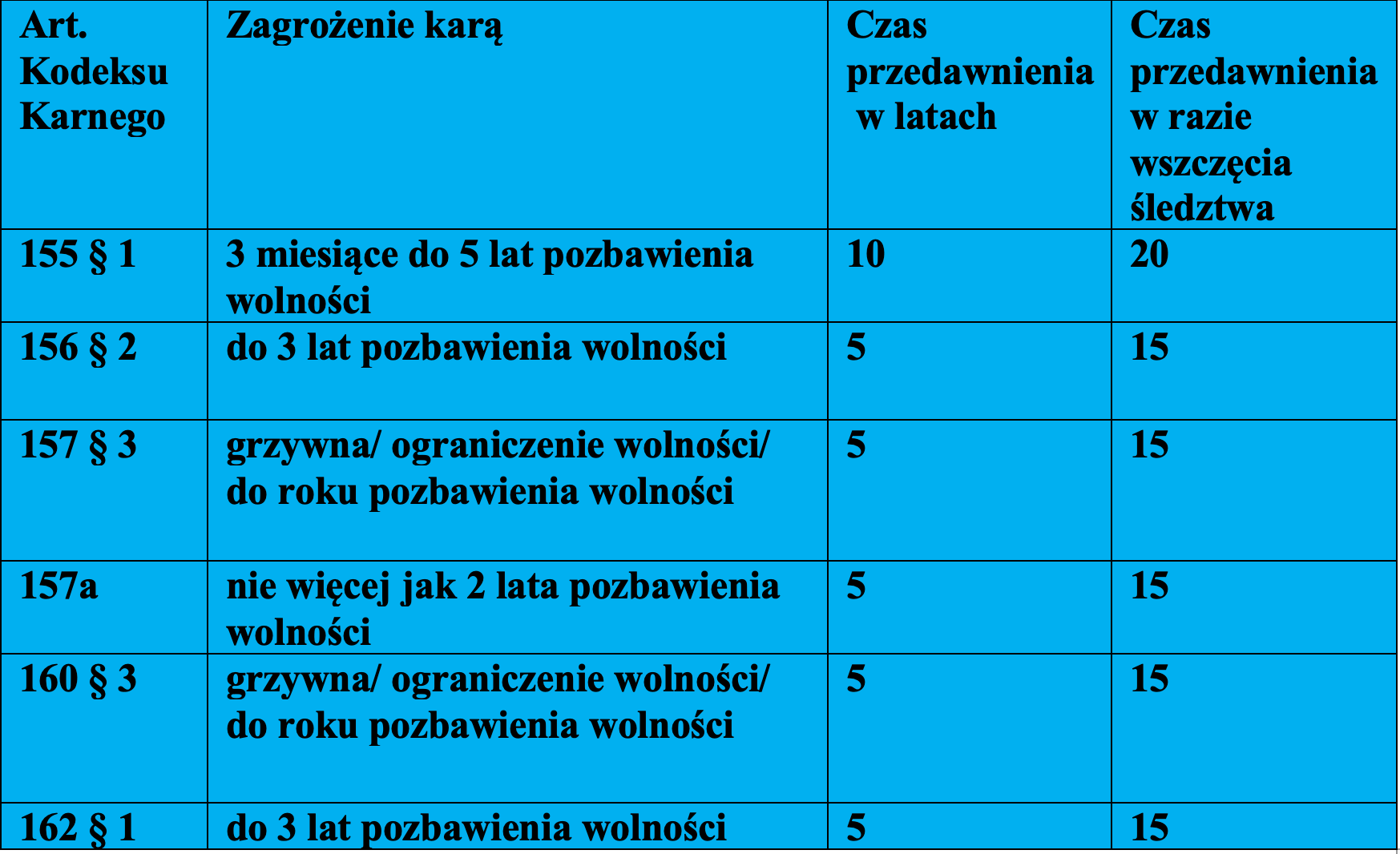
Przepis wyłącza możliwość ukarania za popełnienie wymienionych przestępstw:
- nieumyślnego spowodowania śmierci człowieka (art. 155 Kodeksu karnego),
- nieumyślnego spowodowania ciężkiego uszczerbku na zdrowiu (art. 156 § 2 Kodeksu karnego),
- nieumyślnego naruszenia czynności narządu ciała lub rozstroju zdrowia (art. 157 § 3 Kodeksu karnego),
- nieumyślnego narażenia człowieka na bezpośrednie niebezpieczeństwo utraty życia albo ciężkiego uszczerbku na zdrowiu (art. 160 § 3 Kodeksu karnego),
czyli praktycznie wszystkich przestępstw, jakich popełnienie najczęściej zarzuca się medykom.
Klauzula dobrego Samarytanina nie dla wszystkich
Klauzula dotyczy: lekarzy i lekarzy dentystów oraz lekarzy w trakcie specjalizacji (działają na podstawie ustawy o zawodach lekarza i lekarza dentysty), felczerów, pielęgniarek i położnych i ratowników medycznych. Już jednak np. fizjoterapeuci i diagności laboratoryjni mogą mieć problem. Wg mnie możliwość powołania się na klauzulę dobrego Samarytanina będą mieli jedynie wówczas, kiedy zostaną skierowani do pracy przy zwalczaniu epidemii.
Klauzula dobrego Samarytanina – warunki stosowania
Kolejnymi warunkami zastosowania klauzuli są:
- czyn zabroniony musi być popełniony w okresie ogłoszenia stanu zagrożenia epidemicznego albo stanu epidemii,
- w ramach rozpoznawania lub leczenia COVID-19,
- podczas działania w szczególnych okolicznościach.
Mimo spełnienia wszystkich wymienionych wyżej warunków, na klauzulę nie będzie się można powołać, gdy spowodowany skutek był wynikiem rażącego niezachowania ostrożności, wymaganej w danych okolicznościach.
Bezkarność gwarantuje tylko COVID-19
O niepopełnieniu przestępstwa będzie można mówić wyłącznie, gdy chodzi o przypadki rozpoznawania lub leczenia COVID-19 u danego pacjenta.
Klauzula nie będzie zatem usprawiedliwiała czynów związanych z nienależytym leczeniem innych przypadków medycznych. Zakres jej zastosowania jest więc stosunkowo wąski. Nie obejmuje na przykład sytuacji, gdy przemęczony i pracujący ponad siły w warunkach epidemii lekarz POZ, podczas leczenia pacjenta nie cierpiącego na COVID-19 popełnia błąd diagnostyczny, bo np. nie rozpoznaje udaru.
Przykład I
Pacjentka l. 69 ma temperaturę ponad 39 stopni. Lekarz rodzinny udziela jej teleporady i stwierdza, że to zapalenie zatok. Przepisuje antybiotyk. Przez kolejne 10 dni wysoka temperatura utrzymuje się, dochodzą duszności, problemy z oddychaniem i kaszel. Następnie, w drodze kolejnej teleporady pacjentka dostaje drugi antybiotyk. Stan się jednak pogarsza. Lekarz odmawia w drodze teleporady skierowania na test COVID-19. Rodzina wzywa pogotowie. Pacjentka trafia do szpitala, gdzie rozpoznano zapalenie płuc, sepsę, zastosowano respiroterapię, a test na COVID-19 okazuje się dodatni. Po kilku dniach pacjentka umiera.
Lekarz POZ w postępowaniu karnym nie będzie mógł się powołać na klauzulę dobrego Samarytanina, ponieważ:
- nie działał w szczególnych okolicznościach – np. osobiste badanie pacjentki było możliwe;
- błąd diagnostyczny i terapetyczny był wynikiem rażącego niezachowania ostrożności wymaganej w danych warunkach. Lekarz powinien był postawić podejrzenie zakażenia wirusem COVID-19 z uwagi na objawy prezentowane przez pacjentkę i skierować ją na test lub do leczenia w warunkach szpitalnych.
„Nie popełnia przestępstwa, o którym mowa w art. 155, art. 156 § 2, art. 157 § 3 lub art. 160 § 3 ustawy z dnia 6 czerwca 1997 r. – Kodeks karny (Dz. U. z 2020 r. poz. 1444 i 1517), ten, kto w okresie ogłoszenia stanu zagrożenia epidemicznego albo stanu epidemii, udzielając świadczeń zdrowotnych na podstawie ustawy z dnia 5 grudnia 1996 r. o zawodach lekarza i lekarza dentysty (Dz. U. z 2020 r. poz. 514, 567, 1291 i 1493), ustawy z dnia 20 lipca 1950 r. o zawodzie felczera (Dz. U. z 2018 r. poz. 2150 oraz z 2020 r. poz. 1291), ustawy z dnia 15 lipca 2011 r. o zawodach pielęgniarki i położnej (Dz. U. z 2020 r. poz. 562, 567, 945 i 1493), ustawy z dnia 8 września 2006 r. o Państwowym Ratownictwie Medycznym (Dz. U. z 2020 r. poz. 882) albo ustawy z dnia 5 grudnia 2008 r. o zapobieganiu oraz zwalczaniu zakażeń i chorób zakaźnych u ludzi w ramach rozpoznawania lub leczenia COVID- 19 i działając w szczególnych okolicznościach, dopuścił się czynu zabronionego, chyba że spowodowany skutek był wynikiem rażącego niezachowania ostrożności wymaganej w danych okolicznościach.”.
Przykład II
Lekarz chirurg, operując w szpitalu jednoimiennym w trybie pilnym pacjenta z wypadku drogowego z dodatnim testem COVID-19, używa do zabiegu elektrokoagulatora (urządzenia do diatermii chirurgicznej). Dochodzi do przebicia prądu i rozległego poparzenia pacjenta. Nikt z zespołu nie zauważył, że elektroda bierna, przylepiona do skóry pacjenta, jest zniszczona. W szpitalu są braki kadrowe, zarówno wśród pielęgniarek operacyjnych, jak i lekarzy i personelu technicznego. Członkowie zespołu stosują środki ochrony osobistej, operują w kombinezonach i goglach. Są przemęczeni z uwagi na wielogodzinne dyżury.
Czy za poparzenie pacjenta odpowie karnie lekarz – operator lub pielęgniarka instrumentariuszka?
Nie. Występują wszystkie okoliczności pozwalające powołać się i lekarzowi, i pielęgniarce na klauzulę dobrego Samarytanina:
- do poparzenia pacjenta doszło w stanie epidemii,
- do poparzenia doszło w ramach rozpoznawania lub leczenia COVID-19 (skoro pacjent miał dodatni test, to należy uznać, że cały proces jego leczenia jest związany także z leczeniem COVID-19, bo np. z tego powodu operowany był w szpitalu jednoimiennnym)
- zespół operacyjny działał w szczególnych okolicznościach
- niezauważenie uszkodzenia elektrody nie było wynikiem rażącego niezachowania wymaganej ostrożności.
Przykład III
Fizjoterapeuta, zatrudniony na etacie w szpitalu przekształconym w jednoimienny, w trakcie prowadzenia rehabilitacji oddechowej pacjenta z Covid -19 po zabiegu przepukliny brzusznej, nie zachował ostrożności i nie zapobiegł upadkowi pacjenta z łóżka. Czy będzie się mógł powołać na klauzulę dobrego Samarytanina?
Nie wdając się w analizę innych przesłanek: być może tak, ale tylko wówczas, gdy wykaże, że został skierowany do pracy przy zwalczaniu epidemii w trybie ustawy z dnia 5 grudnia 2008 r. o zapobieganiu oraz zwalczaniu zakażeń i chorób zakaźnych u ludzi.
Uwagi końcowe
*właściwie powinno być „klauzula miłosiernego Samarytanina”
„Pewien człowiek schodził z Jerozolimy do Jerycha i wpadł w ręce zbójców. Ci nie tylko że go obdarli, lecz jeszcze rany mu zadali i zostawiwszy na pół umarłego, odeszli. Przypadkiem przechodził tą drogą pewien kapłan; zobaczył go i minął. Tak samo lewita, gdy przyszedł na to miejsce i zobaczył go, minął. Pewien zaś Samarytanin, będąc w podróży, przechodził również obok niego. Gdy go zobaczył, wzruszył się głęboko: podszedł do niego i opatrzył mu rany, zalewając je oliwą i winem; potem wsadził go na swoje bydlę, zawiózł do gospody i pielęgnował go. Następnego zaś dnia wyjął dwa denary, dał gospodarzowi i rzekł: „Miej o nim staranie, a jeśli co więcej wydasz, ja oddam tobie, gdy będę wracał”. Któryż z trzech okazał się według twego zdania bliźnim tego, który wpadł w ręce zbójców? On odpowiedział: „Ten, który mu okazał miłosierdzie”. Jezus mu rzekł: „Idź i ty czyń podobnie!”. Łk 10, 30-37
**przepis jeszcze nie wszedł w życie, ustawa o zmianie niektórych ustaw w związku z przeciwdziałaniem sytuacjom kryzysowym związanym z wystąpieniem COVID-19 jest w trakcie procesu legislacyjnego