Mój rozmówca jest medykiem sądowym, doktorem nauk medycznych. Przez wiele lat, w ramach jednego z zakładów medycyny sądowej, opiniował m.in. sprawy o błąd medyczny. Teraz, jak mówi, chce poświęcić się „czystej kryminalistyce”, bo… jest ciekawsza. Dla czytelników mojego bloga zgodził się opowiedzieć o kulisach swojej pracy. M.in. dlatego pozostanie na użytek tego wywiadu anonimowy.
JB: Na początek usystematyzujmy terminologię i określenie Pana specjalizacji: jest Pan medykiem sądowym czy patomorfologiem? Czy to są określenia wymienne?
Biegły: Jestem specjalistą medycyny sądowej, czyli – potocznie – medykiem sądowym. Patomorfologia i medycyna sądowa to zupełnie odrębne specjalizacje, jakkolwiek mają nieco wspólnych elementów. Zarówno patomorfolodzy, jak medycy sądowi są specjalistami od diagnostyki pośmiertnej. I jedni, i drudzy znają się na wykonywaniu sekcji zwłok. Patomorfolodzy skupiają się przede wszystkim na diagnozowaniu zmian chorobowych w tkankach przy użyciu mikroskopu. Głównie też pod kątem nowotworów u osób żyjących. Natomiast medyk sądowy zajmuje się raczej ustalaniem przyczyny śmierci, gdy w grę wchodzi zadziałanie urazu, czyli czynnika zewnętrznego. Współpracuje też z prokuratorami i sądami przy orzekaniu o ciężkości uszczerbku na zdrowiu i o związku przyczynowo-skutkowym między danym zdarzeniem a pogorszeniem zdrowia.
Przekładając to na praktykę: jeżeli medyk sądowy wykonuje sekcję zwłok i stara się ustalić przyczynę zgonu, to gdy ma wątpliwości co do charakteru zmian, jakie stwierdza makroskopowo w określonych tkankach, musi zlecić badanie histopatologiczne odrębnie patomorfologowi. Czy tak?
Dokładnie tak to wygląda. Co prawda, my w programie specjalizacji mamy jakieś podstawy diagnostyki mikroskopowej, ale już od wielu lat się przyjęło, że jest to domeną pracy patomorfologów. Sygnalizujemy prokuratorowi lub sądowi, że trzeba zbadać tkanki pod mikroskopem. Wtedy prokurator lub sąd zleca patomorfologom wykonanie odpowiednich badań i ocenienie preparatów mikroskopowych, bo oni są bardziej kompetentni w tym zakresie niż my. I ostatecznie taki wynik, który trafi do prokuratora czy sądu, będzie po prostu pewniejszy, bo wydany przez specjalistę.
Tym samy przeszliśmy płynnie do tematu sekcji zwłok. Jak z punktu widzenia medyka sądowego wygląda wykonanie sekcji sądowo-lekarskiej?
Generalnie, medycy sądowi działają w tym zakresie na zlecenie prokuratora czy sądu. Najczęściej prokuratora. Celem sądowo-lekarskiej sekcji zwłok jest oczywiście ustalenie przyczyny zgonu. I tym się ona przede wszystkim różni od tak zwanej sekcji szpitalnej. Wykonujący sekcję szpitalną patomorfolog stara się w zasadzie potwierdzić podaną mu przez klinicystów, tzn. lekarzy leczących wcześniej pacjenta, przyczynę zgonu. My najczęściej musimy ją samodzielnie ustalić.
Czy medyk sądowy jest związany zakresem zlecenia prokuratora?
Istnieją dwie szkoły. Jedna mówi, że medyk sądowy jest bardzo autonomiczny, jeśli chodzi o swoje działania, i w związku z tym, może wręcz sam decydować np. o zakresie pobieranych tkanek do dalszych badań. Natomiast druga szkoła mówi, że należy się trzymać wytycznych prokuratorskich. Jeśli prokurator nie zlecił danego badania, na przykład nie zlecił nawet zabezpieczenia tkanek, to nie należy tego robić.
Generalnie tego problemu by nie było, gdyby prokuratorzy bywali na tych sekcjach zwłok… Wtedy nawet, jeśli prokurator nie zlecił pisemnie pobrania jakichś dodatkowych tkanek czy narządów do badań, to można byłoby to ustalić z nim w trakcie sekcji, w miarę potrzeby.

Medyk sądowy – wywiad
Często spotykam się w opiniach sekcyjnych ze sformułowaniem typu: „próbki są przechowywane w danym ZMS-ie przez x miesięcy, a po tym czasie zostaną zniszczone.” Jak to działa w praktyce? Przecież sekcja zwłok najczęściej rozpoczyna śledztwo. Do wyklarowania się zarzutów droga daleka. Równolegle zabezpiecza się dokumentację medyczną, a potem dopiero przesłuchuje świadków i uzyskuje opinię biegłych co do prawidłowości leczenia (mówię o sprawach o błąd medyczny). Często dopiero w tej „właściwej” opinii pojawia się sugestia biegłych, że potrzebne byłoby np. badanie toksykologiczne czy histopatologiczne. Czy prokurator ma w ogóle szanse zdążyć z decyzją o potrzebie szczegółowych badań zanim materiał zabezpieczony w trakcie sekcji zostanie zutylizowany? Zwykle przecież ten czas przechowywania tkanek jest krótki.
W praktyce, chociaż z tych tzw. protokołów posekcyjnych (tak naprawdę jest to opinia posekcyjna) wynika, że próbki są przechowywane przez dwa czy trzy miesiące, to większość zakładów medycyny sądowej przechowuje je aż do około jednego roku. Warto więc nawet po upływie czasu wskazanego w protokole sekcji dopytać się, czy na pewno próbki nie są już dostępne. Na ogół próbki wciąż leżą. Bierze się to po prostu stąd, że nikt na bieżąco tych próbek z zamrażarek nie przegląda i nie utylizuje, z reguły robi się to raz do roku. Nie ręczę, że tak się dzieje we wszystkich zakładach medycyny sądowej, ale wiem, że w sporej części z nich tak jest.
Czy prokuratorzy wiedzą jakich szczegółowych badań mogą oczekiwać od medyków sądowych?
To oczywiście zależy od osobistego doświadczenia oraz wiedzy prokuratora. Większość prokuratorów, w mojej ocenie, ma problemy z odpowiednim nazwaniem badania, które chcieliby zlecić, no i powiązania tego z rodzajem materiału tkankowego, który gdzieś tam jest w ZMS przechowywany. Najczęściej to wygląda tak, że prokurator wcześniej dzwoni i konsultuje się z medykiem sądowym. Dopiero po ustaleniu, jaki rodzaj badań możnaby wykonać, czy mamy odpowiedni materiał i czy ewentualnie można skądś, gdzieś, jeszcze jakiś materiał zabezpieczyć, wydaje odpowiednie postanowienie.
Wracając do tego, czego oczekują prokuratorzy. W sprawach o błąd okołoporodowy, szczególnie gdy dochodzi do śmierci wewnątrzmacicznej płodu albo umiera dziecko tuż po porodzie, relatywnie często spotykam się z sytuacją, że biegli wydający opinię na temat prawidłowości prowadzenia porodu rozkładają ręce. Ich opinia nie może być stanowcza, bo sekcja zwłok płodu czy noworodka nie dostarczyła niezbędnych danych: brak jest informacji o stanie popłodu, czyli łożyska, bo medycy sądowi go nie badali.
To się bardzo często zdarza, że łożyska nie dostarcza się razem z ciałem nowonarodzonego dziecka. Jako medycy sądowi najczęściej nie jesteśmy w stanie niczego z tym zrobić. To jest dość nagminna praktyka.
To może, kiedy sprawa dotyczy błędu okołoporodowego, to powinniście od razu łapać za telefon i dzwonić do prokuratora, żeby zabezpieczył również łożysko?
W przypadku zgonów nowonarodzonych dzieci prokuratorzy na ogół są przy sekcji zwłok. W związku z tym, jeżeli my otwieramy worek z zawartością (bo realia są takie, że zwłoki noworodka także są transportowane w worku…) i orientujemy się, co jest w środku, i że np. brakuje właśnie łożyska, to prokurator jest na bieżąco informowany. Ba, on to wręcz widzi. No i ma możliwość natychmiastowego zareagowania. Problem polega na tym, że dość często w momencie, kiedy dziecko umiera w czasie porodu albo tuż po porodzie, to szpital traktuje ciało dziecka jako ciało ludzkie, natomiast łożysko traktuje już jako materiał zakaźny, który należy zniszczyć. I to jest tak naprawdę praprzyczyna tego, że my często nie dysponujemy tym łożyskiem.
Jakie jeszcze przeszkody stają najczęściej na drodze do wyjaśnienia w sekcji przyczyny zgonu czy oceny, czy doszło do błędu medycznego?
Brakuje dokumentacji medycznej. I nie mam tutaj na myśli karty wypisowej – karty informacyjnej – bo ona zwykle jest dostarczana, tylko chodzi mi o pełną historię choroby z tego pobytu, w związku z którym pacjent zmarł. Jakoś tak się utarło, że my dostajemy tylko i wyłącznie same karty informacyjne. Jak wiadomo, jest to dokument skrócony, który zawiera tylko swego rodzaju podsumowanie. Karta wypisowa ma informować innego lekarza, co się działo w szpitalu. Dla nas to jest jednak za mało, bo my tak naprawdę musimy znać szczegółowy przebieg hospitalizacji, i to zanim przystąpimy do sekcji zwłok. Jest to tak naprawdę pewien ekwiwalent wywiadu lekarskiego.
Przecież lekarz klinicysta, który bada pacjenta, przed przystąpieniem do opukania czy osłuchania klatki piersiowej, najpierw zbiera szczegółowy wywiad i przegląda dokumentację, którą pacjent przynosi. My z oczywistych względów nie jesteśmy w stanie porozmawiać ze zmarłym, ale ten ekwiwalent wywiadu uzyskujemy w postaci informacji od prokuratora oraz dokumentacji medycznej, którą on zabezpiecza jako dowód w szpitalu.
Sprawy o błąd medyczny są szczególnie trudne. Jeśli nie jesteśmy w stanie zapoznać się z pełną historią choroby przed przystąpieniem do sekcji, to może być tak, że na jakiś aspekt tego badania nie zwrócimy wymaganej uwagi.
Czy może Pan podać przykład?
Oczywiście. Nerki można zbadać na dwa sposoby: albo wyjąć je z jamy brzusznej razem z innymi narządami i dopiero zbadać, albo pozostawić w jamie brzusznej i zbadać na miejscu. Gdy wyjmuje się nerki, trzeba przeciąć moczowody, a kiedy bada się je na miejscu, czyli w jamie brzusznej, to najpierw trzeba wyjąć pozostałe narządy brzucha i wtedy przecina się tętnice nerkowe. Jeżeli medyk sądowy wie przed sekcją, że musi zwrócić szczególną uwagę na moczowody, nie wyjmie nerek razem z innymi narządami, tylko je zostawi.
Siłą rzeczy medyk sądowy także musi zostać trochę ukierunkowany na to, czego oczekuje prokurator, w stronę tego obszaru, gdzie mógł wystąpić błąd medyczny. Niestety to bardzo szwankuje.
Otóż to. Żeby prokurator mógł ukierunkować medyka sądowego, to sam musi być ukierunkowany, czyli wiedzieć, czego chce. Czy z tego punktu widzenia ma znaczenie treść zawiadomienia o podejrzeniu popełnienia przestępstwa?
Dla prokuratora na pewno tak, dla nas nie bezpośrednio. Generalnie rzecz biorąc: im większa pula informacyjna, tym większe prawdopodobieństwo, że ta sekcja zwłok wykaże nie tylko przyczynę zgonu, ale także pozwoli się odnieść do formułowanych zarzutów i wątpliwości co do poprawności leczenia.
Czy podczas sekcji zwłok wykonuje się zdjęcia? W wielu przypadkach mogłyby być pomocne. Często na sali sądowej dyskutujemy na przykład o tym, jaki charakter miało uszkodzenia danej tkanki: czy było to przecięcie, czy perforacja.
Co do zdjęć, to warunki dyktuje tu życie, czyli to, czym dysponujemy. Problem polega na tym, że na sekcji jest tylko i wyłącznie medyk sądowy, który ma do dyspozycji jedynie swojego technika sekcyjnego. Jest też ten prokurator albo go nie ma, a nawet jeśli jest, to zwykle przychodzi bez technika kryminalistyki.
W takich warunkach tak naprawdę wykonywanie zdjęć na poszczególnych etapach sekcji zwłok jest wysoce kłopotliwe, a czasami wręcz niemożliwe. Trzeba byłoby ściągnąć rękawiczki, wziąć nowe, mieć odpowiedni aparat. Czasami jest tak, że technikowi sekcyjnemu trudno jest wytłumaczyć, co byśmy chcieli mieć na zdjęciu, jak powinien chwycić tkanki, co naciągnąć. Zasada ogólna jest taka – przynajmniej ja wychodzę z takiego założenia – że zdjęcia powinien wykonywać technik kryminalistyczny, pokierowany przez medyka sądowego. A ten technik kryminalistyczny powinien przyjeżdżać razem z prokuratorem. Podsumowując, ja się jak najbardziej zgadzam, że fachowo wykonane zdjęcia sekcyjne są bardzo pomocne, ale realia życia są takie, a nie inne.
A w praktyce prokuratorzy rzeczywiście są obecni bezpośrednio przy sekcji, czy raczej piją przysłowiową kawę w pomieszczeniu obok?
Tak naprawdę zależy to od ZMS-u; do głosu dochodzi tzw. „rejonizacja prawa karnego”. Inaczej to działa w jednej apelacji sądowej, jeszcze inaczej w innej. Oczywiście, jest to też zależne od prokuratora, no bo niektórzy przychodzą, bo muszą, ale autentycznie nie znoszą widoku krwi, nie są w stanie znieść widoku zwłok, w związku z tym kontakt z nimi ogranicza się do krótkiej rozmowy przed sekcją zwłok oraz po niej. A niektórzy naprawdę są obecni od początku do końca całego badania, zadają szereg pytań, a w trakcie badania autopsyjnego wykonują sobie notatki. Nie ma reguły.
Czy łatwo jest zrozumieć laikowi dokument, jakim jest opinia sekcyjna – protokół z badania sekcyjnego?
Badanie sekcyjne jest wysoko specjalistyczną procedurą i prawidłowe zinterpretowania jego wyniku, czyli tego, co jest napisane w opinii sekcyjnej, wymaga wg mnie odpowiedniego wykształcenia medycznego.
Z mojego punktu widzenia sednem opinii posekcyjnej jest opis przedmiotowy i ta część, którą różnie się nazywa: oględziny powłok skórnych i narządów wewnętrznych bądź po prostu oględziny zewnętrzne i wewnętrzne.
Na co powinno się zwracać uwagę?
Ważny jest opis przedmiotowy skóry oraz wszystkich narządów wewnętrznych. Czytając to, można się zorientować czy obducent, czyli osoba wykonująca sekcję zwłok, zbadał wszystkie aspekty danego narządu. Np. określił sobie jego wielkość, to jak on się zachowuje przy dotyku, jaką ma barwę, jaką ma powierzchnię. Następnie przekroił ten narząd i opisał, jaki jest wygląd przekrojonych powierzchni itd. Wynik tego badania powinien być tam szczegółowo opisany.
I co istotne: nie powinno być tak, że obducent napisze później w opinii posekcyjnej, że wygląd powierzchni przekroju danego narządu jest „prawidłowy”, tylko powinien szczegółowo opisać rysunek oraz barwę. No i dopiero dysponując tak szczegółowym opisem, jesteśmy w stanie w jakimś stopniu zweryfikować czy to, co obducent opisał, znajduje odzwierciedlenie w ustalonym rozpoznaniu, które umieścił we wnioskach z sekcji zwłok.
Czyli może tak być, że sekcja sekcji nierówna?
Jak najbardziej. Sekcje zwłok, także te sądowo-lekarskie, wykonywane poza zakładami medycyny sądowej, są często niepełnowartościowe. To nie są tylko moje odczucia. Potwierdzają to badania naukowe, m.in. praca habilitacyjna Jerzego Kunza: „Błąd w opiniach sądowo-lekarskich w sprawach przestępstw przeciwko życiu i zdrowiu”. Wciąż niestety zdarzają się przypadki, że na zlecenie prokuratora sekcje zwłok przeprowadzane są przez patomorfologów, a nawet, na szczęście incydentalnie, ale jednak, przez lekarzy innych specjalizacji, np. chirurga. Nawet patomorfolodzy często zapominają, że nie mogą ograniczyć się do ustalenia rozpoznań, ale muszą też – a nawet przede wszystkim – szczegółowo opisać skórę i narządy wewnętrzne. Tego nie trzeba robić w protokołach z sekcji szpitalnych, tam tylko pisze się rozpoznania.
Jaki wpływ na jakość sekcji ma prokurator?
Dużo zależy od prokuratora. Jeśli prokurator jest wyczulony i rozgarnięty, to wiadomo, że przypadku błędu medycznego nie zleci sekcji pracowni patomorfologicznej działającej na zlecenie szpitala, który jako ostatni leczył zmarłego, tylko wyśle taki przypadek do zakładu medycyny sądowej, gdzie istnieje odpowiednie zaplecze diagnostyczne i oczywiście nie ma powiązań towarzyskich. To jest raz.
Dwa, niektórzy lekarze jednak specjalizują się w wykonywaniu tych sekcji prokuratorskich, w tym sekcji w błędach medycznych.
Trzy, personel pomocniczy w ZMS-ach jest także lepiej wyszkolony. To jest czynnik, którego się nie docenia, ale jeśli technik sekcyjny nie ma odpowiedniego wyszkolenia i doświadczenia, to z reguły w tej sekcji zwłok będą generalnie gdzieś jakieś braki.
Czy można wykonać powtórnie sekcję zwłok?
W każdym ZMS-ie są 1,2 takie przypadki rocznie, gdzie po wcześniejszej sekcji prokuratorskiej, wykonanej poza ZMS, prokurator stwierdza, że opinia posekcyjna jest niepełna i nie odpowiada na jego wątpliwości. Wtedy zwłoki są przesyłane do ponownej sekcji zwłok. Tutaj można od razu wskazać, że oczywiście dodatkowym utrudnieniem dla medyka sądowego jest to, że bada zwłoki, które były już sekcjonowane, w związku z tym nie jest już w stanie dokładnie ocenić wielu właściwości narządów wewnętrznych.
Idźmy dalej. Czy sekcja wykonana po ekshumacji zwłok może być przydatna dla rozstrzygnięcia sprawy o błąd medyczny?
Jeśli jest wykonywana w stosunkowo krótkim czasie…
W krótkim czasie, czyli?
Ja bym powiedział, że jest to kilka, a jeśli warunki są sprzyjające, kilkanaście tygodni. Wtedy jest spore prawdopodobieństwo, że te zwłoki będą – względnie jeszcze – niezmienione.
Również z punktu widzenia przydatności np. dla oceny prawidłowości postępowania chirurgicznego czy stanu jamy brzusznej? Czy po tych kilkunastu tygodniach można jeszcze określić np. wielkość krwawienia do jamy brzusznej?
Po kilku tygodniach na ogół tak. Natomiast po kilkunastu tygodniach, to już w dużej mierze zależy od warunków, które panują w grobie, od pory roku i pogody. Znaczenie ma np. jaki jest rodzaj gleby oraz czy jest wilgotna czy wręcz mokra. Okazuje się, że tutaj nie ma reguły, bo na tym samym cmentarzu na obszarze 1 hektara w jednym narożniku mogą panować skrajne niekorzystne warunki, tak że zwłoki wyjęte z grobu po kilku miesiącach są dość mocno zmienione, a w przeciwległym narożniku okaże się, że zwłoki są wyjęte po tym samym czasie, a mimo to dadzą spore możliwości diagnostyczne. To można ocenić już w trakcie tej ekshumacji. Już jak się wyciąga tę mniej bądź bardziej całą trumnę, to widać czy coś z niej ścieka, co tam się do jej ścian przylepia…
Może zmieńmy nieco temat… Jaki jest udział lekarzy klinicystów w sporządzaniu opinii w ramach zakładu medycyny sądowej? Czy rzeczywiście wszystkich trzech czy pięciu profesorów, najczęściej „podbitych” pod wielostronicowym dokumentem, faktycznie uczestniczy w tworzeniu opinii sądowej?
Odniosę się do tego, czego sam doświadczyłem. Pewnych tajemnic środowiskowych nie będę tutaj upubliczniał, natomiast zdarzyło mi się musieć współpracować z klinicystą, który sobie życzył, żeby wysyłać mu nawet nie tyle szkielet, ale wręcz gotowy projekt opinii. Nawet nie chciał spojrzeć zbytnio w akta sprawy. Odmówiłem z nim współpracy. To są jednak incydentalne przypadki. Zakłady medycyny sądowej najczęściej współpracują ze stałymi, sprawdzonymi klinicystami, którzy sami też już nabyli umiejętność krytycznej oceny materiału dowodowego. Od nich dostaję solidną konsultację na piśmie, którą „wbudowywuję” w opinię. Potem klinicysta czyta projekt na końcowym etapie, już łącznie ze sprawozdaniem, które ja sporządzam, nanosi poprawki, które są istotne z jego punktu widzenia, i dopiero później zatwierdza ostateczną wersję. Tak wygląda modelowa współpraca biegłych opiniujących w ramach instytutu.
Czy zdarzyło się Panu, że miał Pan zupełnie odmienną opinię na temat np. mechanizmu zgonu niż klinicysta?
Raz mi się zdarzyło. I doszło nawet do tego, że obaj okopaliśmy się w swoich pozycjach. Żaden nie dał się przekonać drugiemu, więc propozycja była taka, że wydamy opinię, która będzie miała dwa – w tym przypadku – rozbieżne stanowiska. Doktryna dopuszcza taką możliwość, choć – wiadomo – nie jest to pożądana opcja. Ostateczne osoby decyzyjne postanowiły o wymianie jednej z osób w zespole opiniującym i nastąpiła zmiana lekarza referenta – medyka sądowego, czyli mnie. Z różnych względów, poniekąd też marketingowych, dąży się do tego, żeby końcowa opinia prezentowała jednolite stanowisko. Przypadki, w których nie da się ustalić wspólnego stanowiska, są bardzo, bardzo rzadkie, ale zdarzają się.
Osobiście uważam, że w sytuacjach wątpliwych biegli powinni przedstawić kilka hipotez i wskazać, który wariant i dlaczego uważają za najbardziej prawdopodobny, pozostawiając ocenę wiarygodności dowodów sądowi. A właśnie, co z prawdopodobieństwem? Co Pan sądzi o określaniu przez biegłych prawdopodobieństwa wystąpienia pewnych mechanizmów? Jak bardzo kategoryczna powinna być opinia? Na pewno jest Pan świadomy tego, że dla prawników jednym z podstawowych zagadnień w procesach o błędy medyczne jest kwestia oceny związku przyczynowo-skutkowego.
Generalnie, medycy sądowi nie lubią określać stopnia prawdopodobieństwa, gdy nie można wydać opinii kategorycznej. Z konieczności to się oczywiście robi, ale wolimy sytuacje, kiedy możliwe jest wydanie opinii kategorycznej. Jeśli trzeba oceniać stopień prawdopodobieństwa, wtedy posługujemy się skalami słownymi, a nie procentami. Nie ma możliwości wyrażenia prawdopodobieństwa w skalach liczbowych, więc siłą rzeczy trzeba się posługiwać takimi określeniami jak „znikome prawdopodobieństwo”, „niskie”, „średnie”, „wysokie”, „bardzo wysokie”. Wiem, że nie są to wyrażenia, które by zadowalały prawników, ale musimy znaleźć kompromis.
Najbardziej lubimy „graniczące z pewnością”🙂
Kiedyś używałem takiego sformułowania. Teraz, ze względów metodologicznych, wolę „bardzo wysokie prawdopodobieństwo”. Takie określenie w języku prawniczym oznacza, że prawdopodobieństwo oscyluje gdzieś tam w okolicach liczby 1, czyli tego, że dany stan wystąpił.
Prawdopodobieństwo
Bardzo duża szansa, najprawdopodobniej – 90-100%
Duża szansa, w miarę pewne- 70-90%
Prawdopodobnie, spora szansa, wydaje się – 50-70%
Może – 50%
Niewielka szansa, być może – 30-50%
Mała szansa, wątpliwe – 10-30 %
Znikoma szansa, bardzo mała szansa – 0-10%
(Skala pochodzi z pracy Ruth Beyth-Marom „How Probable is Probable? A Numerical Translation of Verbal Probability Expressions”)
Czy zdarzyło się, że nie był Pan w stanie ustalić przyczyny zgonu?
Zdarzyło mi się. I wtedy zaproponowałem dalsze postępowanie. Uważam, że dobry specjalista zna granice swojej wiedzy, swojej kompetencji, i potrafi to jasno i jednoznacznie zakomunikować. Nie mam najmniejszych oporów, żeby stwierdzić, że nie spotkałem się z podobnym przypadkiem, nie znalazłem niczego w literaturze, co pomogłoby mi podjąć decyzję, ale znam osobę, która specjalizuje się z danej subdziedzinie, np. w nagłych zgonach dzieci, więc jest prawdopodobne, że ona będzie w stanie rozstrzygnąć, co się stało. To jest po prostu postępowanie fair w stosunku do organu procesowego oraz do stron.
A czy w ogóle uważa Pan, że są przypadki, gdy mimo zaangażowania biegłych, przyczyny zgonu obiektywnie nie da ustalić?
Nie wszystko jest do ustalenia. Musimy pamiętać, że badanie sekcyjne jest tzw. badaniem statycznym, a nie badaniem dynamicznym. Badanie dynamiczne to jest takie, w którym bada się trwające procesy fizjologiczne albo patofizjologiczne, czyli np. u żywego człowieka sprawdzamy, jak kształtuje się czynność elektryczna serca. Tego nie jesteśmy w stanie zbadać w zwłokach, bo serce już nie bije i nie ma czynności elektrycznej. Dlatego o badaniu sekcyjnym mówimy, że jest statyczne. Jeśli więc zdarzy się taka sytuacja, że dany proces patofizjologiczny, jak się domyślamy, doprowadził do zgonu, ale nie pozostawił żadnego namacalnego śladu w tkankach, to w takiej sytuacji jesteśmy zmuszeni powiedzieć, że śmierć prawdopodobnie miała charakter czynnościowy, ale my nie jesteśmy w stanie tego wykazać, gdyż w obrazie morfologicznym nie ma żadnych zmian, które by na to wskazywały.
Tak, że tak, są takie przypadki i nie są nawet wielką rzadkością. Myślę, że każdy medyk sądowy, który wykonuje regularnie sekcje zwłok albo przynamniej bada akta, się spotyka z czymś takim kilka razy w swojej karierze.
Bywa Pan w sądzie jako biegły?
Bywam.
Czy zdarzyło się Panu, że w trakcie „krzyżowego ognia pytań”, jak prawnicy lubią myśleć o ustnych wyjaśnieniach biegłego na rozprawie, zmienił Pan zdanie w stosunku do tego, co wcześniej zawarł Pan w pisemnej opinii?
Zdarzyło mi się zmienić zdanie pod wpływem nowych informacji. Czyli poszerzyła się pula informacyjna, wpłynęły nowe dane, które treściowo były inne w stosunku do tych, na podstawie których wydałem wcześniejszą opinię, więc siłą rzeczy wymusiło to na mnie zrewidowanie stanowiska.
Natomiast nie zdarzyło mi się zmienić zdania tylko dlatego, że np. czegoś nie doczytałem w aktach, coś przeoczyłem. Piszę dość obszerne sprawozdania. Ba, jeszcze formułuję je własnymi słowami, nie zamieszczam skanów ani obszernych cytatów właśnie po to, żeby czytający ten fragment opinii wiedział, jakie jest moje rozumienie danych wpisów w dokumentacji medycznej. Bo jeśli coś ujmuję swoimi słowami, to znaczy, że wcześniej muszę na swój użytek zinterpretować dane z akt. Dzięki temu, że mam pewność, że od A do Z przebrnąłem przez wszystko.
Jak walor ma dla Pana dokumentacja medyczna jako dowód w sprawie? Czy w przypadku wątpliwości co do rzetelności, kompletności, ew. przeróbek w dokumentacji medycznej zaznacza to Pan w jakiś sposób w opinii?
Tak, w takich sytuacjach staram się opracować opinię wariantowo. Jedną wersję wyprowadzam sobie z dokumentacji medycznej, czyli tak naprawdę opieram się na tych tzw. dowodach rzeczowych, a następnie zestawiam ją z tym, co się nam jawi z zeznań, czy to rodziny, czy to samego pacjenta, czy to personelu. No i generalnie porównuję, wskazuję na różnice. Jeśli się da, próbuję je w jakiś sposób logicznie wytłumaczyć. Podkreślam zawsze, jakie założenia czynię, ale oczywiście w takim przypadku ostateczna decyzja jest w ręku prokuratora albo sądu.
Muszę jednak powiedzieć, że zdarzyło mi się, że prokurator zażyczył sobie ocenić prawidłowość postępowania diagnostyczno-terapeutycznego tylko i wyłącznie na podstawie dokumentacji medycznej. No to w tym momencie, kiedy mam tak zakreślone ramy opinii, oczywiście ograniczam się do dokumentacji. To są jednak sytuacje incydentalne.
Biegłych opiniujących sprawy z zakresu błędów medycznych jest jak na lekarstwo. Ma Pan jakiś pomysł, jak temu zaradzić?
Bardzo często wybierając biegłych z dziedzin klinicznych, organ procesowy albo strony w swoich propozycjach kierują się np. uznanymi stopniami czy tytułami naukowymi. Natomiast życie pokazuje, że świetny klinicysta bywa kiepskim opiniodawcą i odwrotnie: dobry opiniodawca bywa takim sobie, średnim klinicystą. Albo inaczej, przeciętnym.
I jaki z tego morał?
Konsekwencja jest taka, że już widziałem opinie wydane przez uznane autorytety z dziedzin klinicznych z tytułami profesorskimi i naprawdę ogromnym, imponującym dorobkiem, które się po prostu nie broniły w sądzie. Ba! Bardzo szybko, mówiąc kolokwialnie, były obalane. Kiedyś uważało się, że w sprawach o błędy medyczne opinie mogą wydawać tylko osoby, które są samodzielnymi pracownikami naukowymi, czyli mają habilitację z medycyny. Teraz coraz częściej konsultantami w wielu ZMS-ach są osoby, które mają „tylko” doktorat, albo wręcz nie mają tytułu naukowego, czyli są „zwykłymi” lekarzami. Ale ponieważ czują temat, mają odpowiednią wiedzę kliniczną, to uznaje się ich za dobrych konsultantów i tak w istocie jest. Organy procesowe powinny mieć krótką listę doświadczonych w sprawach o błędy medyczne zespołów opiniujących. Wtedy może te sprawy nie ciągnęłyby się latami.
Tego zatem życzmy sobie i wszystkim poszkodowanym pacjentom oraz członkom personelu, oczekującym na rzetelne opinie i sprawiedliwe wyroki. Bardzo dziękuję za rozmowę!
O sekcji zwłok i opiniach biegłych z zakresu medycyny sądowej przeczytasz też w innych moich wpisach, m.in.:
„Sekcja zwłok – co koniecznie trzeba wiedzieć”
„Przyczyna zgonu- jakie ma znaczenie?”
Foto sowy: Robert Nowakowski, też medyk sądowy! Ale to nie z nim rozmawiałam😎

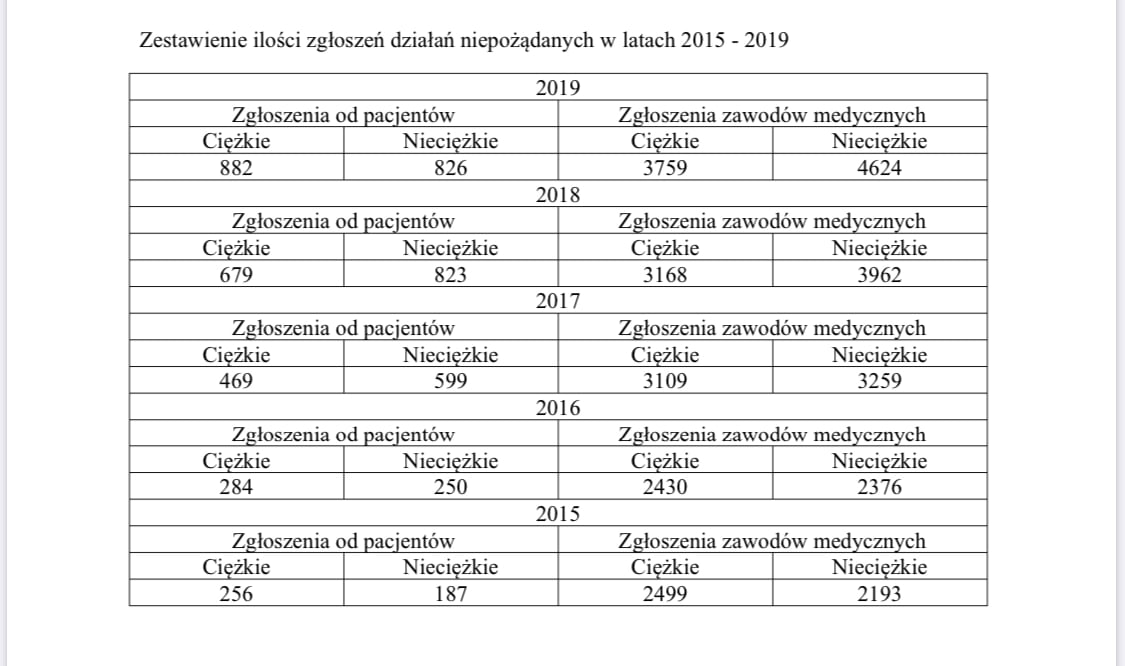 Dane statystyczne: zgłoszenia działań niepożądanych
Dane statystyczne: zgłoszenia działań niepożądanych














