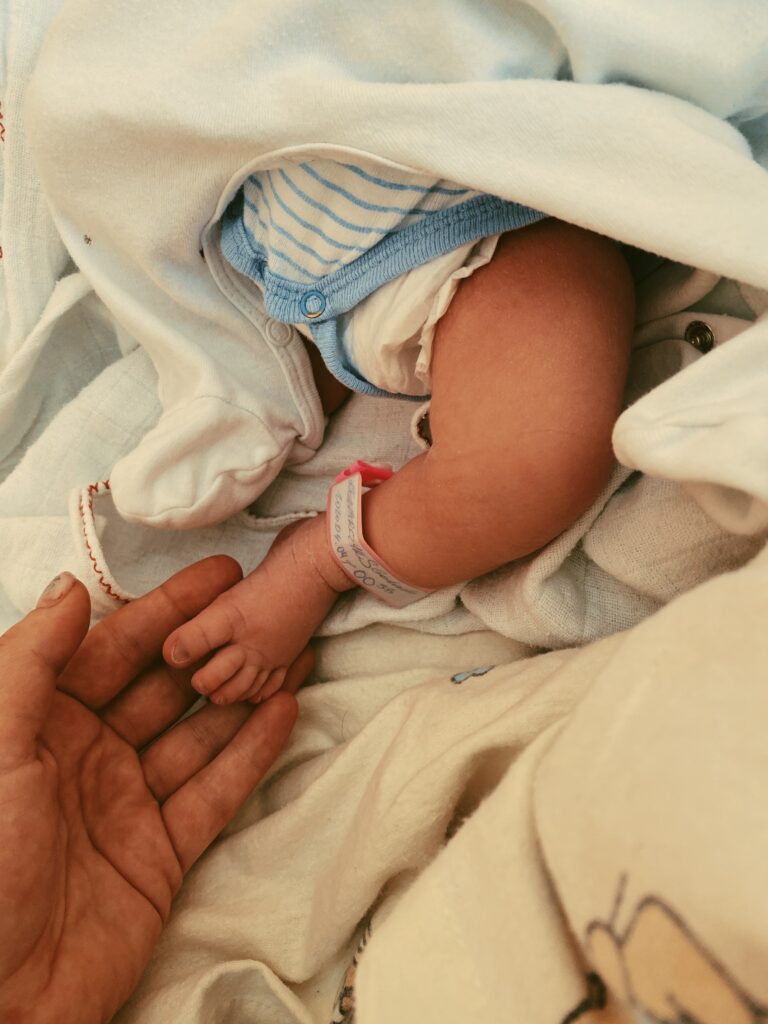
Czy pomyłka w identyfikacji pacjenta przez lekarza czy pielęgniarkę jest w ogóle możliwa? A jeśli tak, to jak do tego dochodzi? I najważniejsze: jak uniknąć takiej pomyłki?
Anna Kowalska x 2
Może się zdarzyć na przykład tak. Moja klientka, Anna Kowalska, opowiedziała mi o sytuacji, w której sama odegrała jedną z głównych ról. Leżała na patologii ciąży w związku z przedwczesną akcją skurczową. Miała dostać lek w kroplówce na osłabienie czynności skurczowej macicy. W tej samej 4 -osobowej sali, przebywały jednak – jak się później okazało – dwie Anny Kowalskie. Pacjentki nie znały się. Druga pani Kowalska była po terminie porodu i podjęto decyzję o podaniu jej oksytocyny i przyśpieszeniu akcji porodowej. Na pytanie pielęgniarki stojącej w drzwiach: „Anna Kowalska?” tylko jedna z nich odpowiedziała „To ja”. Gdyby mojej klientki coś nie tknęło i nie zapytała pielęgniarki, co zamierza jej podać, doszłoby do tragedii: przedwczesnego porodu, któremu starano się zapobiec.
Identyfikacja pacjenta
Identyfikacja pacjenta to proces prawidłowego dopasowania pacjenta do zaplanowanych interwencji medycznych oraz dokładnego i niezawodnego przekazywania informacji o tożsamości pacjenta przez cały okres leczenia.
Pomyłka w identyfikacji pacjenta
Do pomyłki w identyfikacji pacjenta dochodzi na różnych etapach:
- rejestracji – przyjmowania pacjenta
- leczenia, w tym podawania leków czy poddawania pacjenta badaniom
- wypisu pacjenta ze szpitala, w tym wystawiania skierowań i recept.
Instytut ECRI PSO przeprowadził badania dotyczące pomyłek w identyfikacji pacjentów. Podał przy tym szereg przykładów takich zdarzeń.
Pomyłka w identyfikacji pacjenta – przykłady
Oddział chirurgiczny
Pacjent we wstrząsie krwotocznym nie został poddany transfuzji, ponieważ przez pomyłkę sięgnięto do dokumentacji innego pacjenta i personel zastosował się do oświadczenia świadka Jehowy o zakazie podawania krwi.
Oddział chorób wewnętrznych
Pacjentowi ze zgłębnikiem nosowo-żołądkowym, któremu nie wolno było przyjmować doustnie żadnych pokarmów ani płynów, podano posiłek na tacy. Pacjent próbował zjeść jedzenie i zakrztusił się, doszło do niewydolności oddechowej.
Diagnostyka obrazowa
Niewłaściwy pacjent został przewieziony do oddziału radiologii na badanie rezonansu magnetycznego w znieczuleniu ogólnym. Pacjent został zaintubowany i poddany sedacji przed wykryciem błędu.
Apteka
Pacjent otrzymał lek na nadciśnienie w dawce 10 razy większej niż zamierzona. Pacjent został przyjęty na oddział intensywnej terapii z powodu hipotonii (niedociśnienia tętniczego).
Oddział położniczy
Niemowlę otrzymało mleko matki innego niemowlęcia, zarażonej wirusem zapalenia wątroby typu B, więc niemowlę musiało być leczone immunoglobuliną przeciw WZW typu B.
Gabinet lekarski
Niewłaściwą pacjentkę oznaczono jako zmarłą w dokumentacji medycznej. Kiedy przyjechała na wcześniej zaplanowaną wizytę, była w szoku, że wizyta została anulowana z powodu jej śmierci.
Klinika okulistyczna
Dwóch pacjentów o tym samym imieniu zakwalifikowano do operacji zaćmy. Niewłaściwy pacjent został przywieziony na salę operacyjną i otrzymał implant soczewki przeznaczony dla drugiego pacjenta.
Zakład opiekuńczo-leczniczy
Pacjentowi z domu opieki zaplanowano badanie tomografii komputerowej w pobliskim szpitalu. Niewłaściwy pacjent (o podobnym nazwisku) został odebrany z ZOL, przewieziony do szpitala i poddany badaniu.
Co może przyczynić się do błędu w identyfikacji pacjenta?
Pomyłkom w identyfikacji pacjentów sprzyjają:
- przyjęcie pacjenta pod kartoteką innego, wcześniej zarejestrowanego pacjenta
- używanie numeru sali chorych dla identyfikacji pacjenta, który został w międzyczasie przeniesiony do innej sali
- proszenie pacjenta o potwierdzenie swojego nazwiska („Czy jesteś Panem X?”) zamiast proszenia pacjenta o podanie swojego imienia („Powiedz mi swoje imię”)
- korzystanie z dokumentacji medycznej pacjenta o nazwisku podobnym do nazwiska pacjenta, który ma być leczony
- wpisywanie informacji medycznych do niewłaściwej dokumentacji (innego pacjenta)
- uzupełniania dokumentacji medycznej metodą „kopiuj – wklej” – z dokumentacji innego pacjenta
- podawanie pacjentowi leków przed potwierdzeniem tożsamości pacjenta
- poleganie na informacjach podawanych przez pacjentów nie w pełni świadomych, po premedykacji przed zabiegami operacyjnymi.
Jak zapobiec pomyłce w identyfikacji pacjenta?
Obecnie szpitale zaopatrują pacjentów w znaki identyfikacyjne. Taki znak zawiera co prawda informacje pozwalające na ustalenie podstawowych danych: imienia i nazwiska oraz daty urodzenia pacjenta, ale na co dzień zwiększa to ryzyko pomylenia pacjenta. Informacje o pacjencie są bowiem „ukryte”. Mają być na opasce zapisane w taki sposób, aby osoby nieuprawnione nie mogły zidentyfikować pacjenta. Najczęściej zastępuje się je numerem identyfikacyjnym pacjenta ze szpitalnego systemu.Prowadzi to do sytuacji, że także osoby uprawnione mają często kłopot z potwierdzeniem, że pacjent to ten pacjent.
Praktycy alarmowali, że takie rozwiązanie nie zapewnia bezpieczeństwa w identyfikacji pacjenta. Dlatego od 1 stycznia 2022 roku szpitale odzyskają prawo do podawania na opaskach identyfikujących pacjenta jego imienia, nazwiska i daty urodzenia.
Ja nie mam żadnych wątpliwości, że prawo do prywatności powinno ustąpić miejsca bezpieczeństwu. Szczerze mówiąc, dla mnie cały ten problem z rzekomym naruszeniem RODO przez umieszczenie imienia i nazwiska na opasce pacjenta jest mocno wydumany. Ile postronnych osób (nie lekarzy i nie pielęgniarek), każda „sokole oko”, miałoby w taki sposób rozpoznawać pacjenta?
ps. Jeśli na skutek pomyłki w identyfikacji pacjenta pacjent dozna szkody na zdrowiu, oczywiście ma prawo do zadośćuczynienia i odszkodowania.